
腺病毒肺炎納入國家重點監控!
最近被“腺病毒”刷屏了:

2019年6月25日下午,國家衛健委召開全國醫療系統網絡會議,發布《兒童腺病毒肺炎診療規范》。并下發通知,要求全國各地將腺病毒肺炎納入重點監控的丙類傳染病之一。
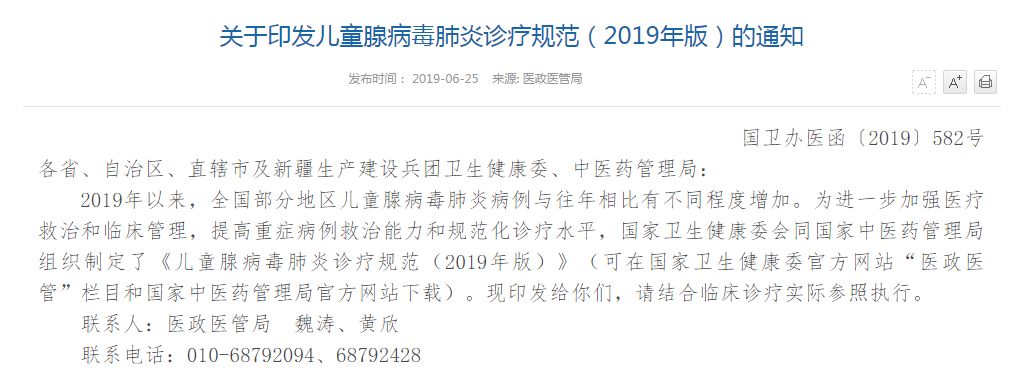
來源: 醫政醫管局
腺病毒是什么?
腺病毒肺炎又是一個怎樣的病?
為什么會突然升級為重點防控的傳染病?
這個診療規范又有哪些重點內容呢?
腺病毒是什么?
腺病毒肺炎又是一個怎樣的病?
為什么會突然升級為重點防控的傳染病?
這個診療規范又有哪些重點內容呢?
下面讓我們一起來解讀一下《兒童腺病毒肺炎診療規范》(2019版)的重點內容。
1
腺病毒肺炎是個新型的傳染病嗎?
不是。腺病毒在自然界其實早已經存在,它是引起兒童呼吸道感染的常見的病毒之一。
它是一種雙鏈的DNA病毒。1953 年由 Rowe 等首次發現。目前已發現至少 90 個基因型,分為 A-G 共 7 個亞屬。
腺病毒感染可引起多種疾病,包括肺炎、支氣管炎、膀胱炎、眼結膜炎、胃腸道疾病及腦炎等。與呼吸道感染相關的病毒主要有B亞屬(3、7、11、14、16、21等型),還有C亞屬和E亞屬。
腺病毒肺炎約占社區獲得性肺炎的 4%~10% ,重癥肺炎以 3 型及 7 型多見,7B 型是 2019 年我國南方發病地區主要流行株。
2
為什么要重視腺病毒肺炎的防控?
腺病毒肺炎是兒童社區獲得性肺炎中較為嚴重的類型之一,部分患兒癥狀重,肺外并發癥多,病死率高。重癥病例易遺留慢性氣道和肺疾病,是目前造成嬰幼兒肺炎死亡和致殘的重要原因之一。
為了加強醫療救治和臨床管理,提高重癥病例救治能力和規范化診療水平,國家衛健委和中醫藥局組織多學科專家,針對腺病毒肺炎制定了本診療規范。
3
腺病毒肺炎是如何傳播的?
易感者接觸到腺病毒后,潛伏期一般為2~21天,平均為3~8天,潛伏期末至發病急性期傳染性最強。
傳染源為有癥狀的感染者和無癥狀的隱性感染者。
傳播途徑有三種:
1)飛沫傳播:是呼吸道感染腺病毒的主要傳播方式;
2) 接觸傳播:手接觸被腺病毒污染的物體或表面后,未經洗手而觸摸口、鼻或眼睛;
3) 糞口傳播:接觸腺病毒感染者的糞便。
4
哪些人是腺病毒肺炎的好發人群?
腺病毒肺炎最常發生于 6 個月至 5 歲,尤其是2 歲以下兒童。
患慢性基礎疾病和免疫功能受損者(如器官移植、HIV 感染、原發性免疫缺陷等)更易發生重癥。
5
腺病毒對人體的致病機制是什么?
目前認為發病與腺病毒本身和誘發機體的炎癥反應有關,可引起的肺部和全身炎癥反應。這些炎癥反應較其他呼吸道病毒更重,可發展為多臟器功能衰竭。
腺病毒和炎性介質可引起支氣管和細支氣管黏膜水腫、充血、壞死脫落、壞死物阻塞管腔;同時引起黏液分泌增加,阻塞管腔。支氣管和細支氣管周圍以及管壁、肺泡壁、肺泡間隔和肺泡腔內有中性粒細胞、淋巴細胞等炎性細胞浸潤。嚴重者可破壞彈力纖維、軟骨和平滑肌,使氣道失去正常結構。最后造成肺部氧氣和二氧化碳交換障礙,形成低氧血癥和呼吸衰竭。
6
腺病毒肺炎有哪些臨床表現?
起病急,出現 39℃以上的高熱,可伴有咳嗽、喘息,輕癥一般在7~11天體溫恢復正常,其他癥狀也隨之消失。
重癥患兒,高熱可持續2~4周,以稽留熱多見,也有不規則熱型,一些患兒最高體溫超過 40℃。
呼吸困難多始于病后3~5天,伴全身中毒癥狀,精神萎靡或者煩躁、易激惹,甚至抽搐。部分患兒有腹瀉、嘔吐,甚至出現嚴重腹脹。少數患兒有結膜充血、扁桃體有分泌物。
體格檢查肺部細濕啰音多于3天后出現,可伴有哮鳴音。重癥患兒一般情況差,面色蒼白或發灰,精神萎靡或者煩躁,容易激惹,呼吸增快或困難,口唇發紺,鼻翼扇動,三凹征明顯,心率增快,可有心音低鈍,肝臟腫大,意識障礙和肌張力增高。
7
腺病毒肺炎常見的并發癥有哪些?
1)呼吸衰竭:
表現為氣促、鼻翼扇動、三凹征、喘憋及口唇發紺,血氧飽和度(SpO2)<90%,動脈氧分壓(PaO2)<60mmHg,二氧化碳分壓(PaCO2)>50mmHg。
2)呼吸窘迫綜合征:
以頑固性低氧血癥為特征,缺氧癥狀用鼻導管或面罩吸氧等常規氧療方法無法緩解;影像學為雙肺彌漫性滲出,肺部有細濕啰音;血氣分析早期多為不同程度的低氧血癥和呼吸性堿中毒,隨著病情加重,PaO2/FiO2進行性下降,由于 ARDS 晚期無效腔通氣增加,出現 CO2 潴留, 表現為呼吸性酸中毒。
3)縱隔氣腫或皮下積氣:
易發生于黏液栓形成塑型以及壞死物阻塞氣道的患兒或合并哮喘的患兒,呼吸困難加重或存在頑固性低氧血癥者應考慮。
4)胃腸功能障礙:
可出現腹瀉、嘔吐,嚴重時出現中毒性 腸麻痹和胃腸衰竭。可并發消化道出血,出血量一般不大。
5)中毒性腦病或腦炎:
表現為一般情況差,精神萎靡,或嗜睡、易激惹,有時煩躁與萎靡相交替,重者出現驚厥及昏迷。
6)膿毒癥:
腺病毒可引起病毒性膿毒癥,除引起肺部嚴重感染和損傷外,還可引起肺外器官損傷和功能障礙。當循環、 神經、血液、消化等肺外系統功能障礙時需考慮合并膿毒癥的可能,病死率可顯著增加。
7)噬血細胞綜合征:
患兒多于高熱7~10天后出現外周血二系或三系細胞減少,可伴有脾腫大,血清鐵蛋白升高≥500μg/L,骨髓、脾或淋巴結活檢可見噬血細胞現象,NK 細胞活性降低或缺乏,高甘油三酯(TG)血癥(TG≥3.0nmol/L)和/或低纖維蛋白原血癥(纖維蛋白原≤1.5g/L)及血漿可溶性 CD25(可溶性IL-2 受體)≥2400U/ml 等 8 條診斷標準中的任意 5 條。
但需注意與骨髓抑制及肝功能損傷等所致表現相鑒別。
8
實驗室檢查有哪些異常?
1)血常規:白細胞可正常、升高或下降。
2)C 反應蛋白(CRP):可正常或升高,3 型腺病毒感染兒童的血清CRP水平較其他型更高。
3)降鈣素原(PCT):重癥患兒 PCT 可>0.5mg/ml。
4)其他:7 型腺病毒感染易出現貧血、血小板減少和肝腎功能受損。合并心肌損傷者肌酸磷酸激酶同工酶、肌鈣蛋白或肌 紅蛋白升高,危重患兒更明顯。
一般輕型腺病毒肺炎的炎癥反應不突出,白細胞計數正常或降低,以淋巴細胞分類為主,CRP 正常。
而重癥腺病毒肺炎的炎癥反應強烈,在病程中常見白細胞計數升高并以中性粒細胞為主,CRP 和 PCT 升高,但起病初期 3 天內,一般白細胞計數和CRP 正常,而 PCT 可升高。
9
病原學檢測有哪些方法?
1)病毒分離和血清學鑒定:傳統的病毒分離和血清分型方法雖是診斷腺病毒的金標準,但不適于臨床早期診斷。
2)抗原檢測:針對腺病毒衣殼六鄰體抗原進行檢測,多采用免疫熒光方法,標本為鼻咽抽吸物、鼻咽拭子、痰液及肺 泡灌洗液,發病3~5天內檢出率最高,重癥病例2~3周仍可陽性。
3)PCR 檢測:比傳統的病毒培養和病毒抗原檢測敏感性更高,標本為鼻咽拭子或痰液、支氣管肺泡灌洗液等。實時定量 PCR 可對病毒進行定量分析,幫助預測病情嚴重程度。
4)其他方法:宏基因測序在診斷腺病毒感染以及分型方面具有優勢,但價格昂貴,結果需要專業人員判定,不推薦常規開展。該方法主要用于特殊人群如合并基礎疾病、免疫缺陷病、其他方法檢測陰性或病情危重以及混合感染需盡早明確病原的患兒,結果判斷必須結合臨床。
10
腺病毒肺炎的影像學特征有哪些?
1)胸部 X 線表現:
早期兩肺紋理增多、毛糙,雙肺中內帶明顯,于病程3~7天出現片狀影,以小片狀融合多見,進一步進展可表現為大片病變。肺門致密增寬,多為雙側或以肺實變側較重。部分患兒合并胸腔積液、氣胸、縱膈氣腫和皮下氣腫。少數心影輕度增大。
2)胸部 CT 表現:
由于胸部 CT 分辨率高,對病變的發現、性質、部位、大小等識別方面明顯優于普通 X 線攝片,為診斷、病情評估及判斷預后的主要手段。當胸部 X 線改變與呼吸困難等表現不平行時,應當及時行 CT 檢查。
以肺氣腫和多肺葉受累的肺實變為主要特征,急性期肺實變多以雙肺團簇狀影為主, 向心性分布,實變密度較高,多數實變影中可見支氣管充氣征, 增強后強化較均勻。部分患兒以肺不張為主,也有一些患兒主要表現為大、小氣道的炎癥,包括充氣不均勻、 磨玻璃影、馬賽克征、小葉中心性結節、樹芽征、支氣管壁增厚、支氣管擴張、支氣管分支增多等。可合并氣胸、縱膈氣腫和皮下氣腫。
11
如確認腺病毒肺炎的診斷?
根據流行病學史、臨床和影像學表現以及腺病毒病原學進行診斷。強調在病原學診斷之前根據臨床表現對本病進行早期識別,并及時進行病原學檢查,采取隔離措施以及恰當的經驗性治療。
若當地有腺病毒感染病例,高熱持續3天以上、面色蒼白、精神反應差、肺部有啰音、心率增快,應當高度警惕本病的可能,盡早行病原學檢查,以早期診斷。
12
重癥病例如何早期識別?
根據臨床特征、影像學表現以及實驗室檢查,早期識別或預測重癥病例。
臨床合并基礎疾病包括慢性心肺疾病、移植后或免疫功能低下、營養不良、神經發育障礙和肌肉病變等患兒;早產兒及小于 3 個月以下嬰幼兒;高熱3~5天以上,伴有精神萎靡、面色發灰、肝臟明顯腫大、低氧血癥;持續喘息;雙肺密集濕性啰音和哮鳴音。
影像學表現,肺部陰影進展迅速,雙肺多灶實變;雙肺以細支氣管炎為主,伴或不伴肺不張;有大葉肺不張或氣腫。
實驗室檢查,白細胞明顯升高或降低,血小板下降,中度以下貧血,CRP 和 PCT 明顯升高,白蛋白降低,鐵蛋白和乳酸脫氫酶明顯升高。
對一些重癥病例,可能會發生塑型支氣管炎和閉塞性支氣管炎/細支氣管炎,需要早期識別(詳見原文)。
13
腺病毒肺炎與哪些疾病需要鑒別診斷?
1)細菌性肺炎:
喘息少見,影像學多合并胸膜積液和膿胸,一般病初 3 天內外周血白細胞和中性粒細胞明顯升高,血、胸水和痰液細菌培養可陽性。
2)肺炎支原體肺炎:
年齡多在 3 歲以上,一般無面色差、精神萎靡和肝腫大表現,多無雙肺啰音,病初 PCT 常不升高。
14
腺病毒肺炎的治療原則有哪些?
1)一般治療同兒童社區獲得性肺炎診療規范(2019年版);
2)輕癥病人多呈自限性,避免過度治療。
3)重癥患兒需掌握廣譜抗生素、糖皮質激素、支氣管鏡檢查、機械通氣等的應用指征和時機,體外膜肺(ECMO)和血液凈化的治療更需嚴格把控;
4)治療過程中應當密切評估病情變化,多學科團隊協作及時調整治療方案;
5)重癥患兒治療關鍵:保持氣道 通暢、適當氧療、抑制過度炎癥反應、保護臟器功能、及時治療嗜血細胞綜合征;
6)嚴格執行隔離措施和院感防控措施,避免交叉感染。
15
腺病毒肺炎的治療要點有哪些?
1)評估病情:
治療過程中,應當及時識別重癥病例和易發生閉塞性細支氣管炎病例,必須密切動態觀察病情變化。對出現并發癥的重癥腺病毒肺炎患兒,應當加強監護措施,監測各重要臟器功能變化,如意識狀況、肺部通氣氧合變化、肝腎、胃腸功能和循環狀態,注意出入量平衡。
2)隔離:
對于腺病毒肺炎患兒,應當進行早期隔離,避免交叉感染。
3)臟器功能支持:
如出現循環功能障礙,制定合理的 液體復蘇和循環支持方案;合并急診腎損傷者應當及時行持續 血液凈化;注意液體管理,避免容量不足和液體過負荷;早期 腸內營養支持;注意腦功能監測,有顱高壓和驚厥患兒,需及時對癥處理。
4)抗病毒治療:
目前不推薦利巴韋林、阿昔洛韋、更昔洛韋使用。西多福韋(Cidofovir, CDV)通過抑制病毒的 DNA 聚合酶,使病毒 DNA 失去穩定性,抑制病毒的復制,針對免疫低下兒童的腺病毒肺炎有個案報道,但其療效和安全性尚未確定。
5)氧療和呼吸支持:
同兒童社區獲得性肺炎診療規范(2019年版)。提到高流量鼻導管通氣和高頻振蕩通氣(詳見原文)。
■ 免疫調節治療有哪些方法?
1)靜脈用丙種球蛋白(IVIG)。可通過抑制和中和炎癥因子, 中和病毒,提高機體 IgG 功能等發揮作用,對于重癥腺病毒肺炎,推薦 1.0g/(kg·d),連用 2 天。
2)糖皮質激素。糖皮質激素可增加排毒時間,延長病毒血期,引起混合感染,臨床上需要嚴格掌握指征,慎重選擇。可用于以下情況:(1)中毒癥狀明顯、有腦炎或腦病、噬血細胞綜合征等并發癥;(2)膿毒癥;(3)有持續喘息,影像學以細支氣管炎為主。
多選擇甲潑尼龍1~2mg/(kg/d)或等量氫化可的松,靜脈注射。對危重癥或者炎癥反應過強,可酌情增加 劑量,但需權衡利弊,若不能除外混合感染,尤其是真菌、結核感染,需要在充分抗感染的前提下應用。一般短療程使用為宜。
■ 支氣管鏡的運用
能直接鏡下觀察病變、獲取肺泡灌洗液進行病原檢測,也可通過支氣管鏡進行鉗夾壞死組織和/或刷取、灌洗黏液栓,以暢通氣道。
因重癥腺病毒肺炎患兒病情重,一般情況和臟器功能差,并存在一定程度的氣道阻塞,對支氣管鏡操作的耐受性差,加之不恰當的灌洗和鉗夾治療可加重病情,故并不適于所有患兒以及病程的任何時間段,應當慎重選擇患兒和恰當的治療時機,規范操作。(支纖鏡應用指征詳見原文)
■ 關于抗菌素的使用
腺病毒肺炎可以混合感染病毒、細菌、支原體、真菌等,加重病情,增加死亡風險,更易導致后遺癥。
混合感染多發生在7天以后,發病初期不推薦使用高級廣譜抗生素,這不僅對原發病治療無益,且容易繼發后期混合感染, 尤其是耐藥細菌和侵襲性真菌感染,加重治療難度并影響預后。
應定期復查血常規、痰培養、血培養、CRP 和 PCT 等。根據繼發細菌或真菌感染的種類和藥敏試驗,合理選用抗菌素。
■ 抗凝治療
對于高熱、影像提示大葉實變、D-二聚體明顯升高,有栓塞危險或已發生栓塞者,需給予抗凝治療,應用低分子肝素80-100IU/kg/次,每12~24小時 1 次,皮下注射。
高熱、脫水、限制液量以及激素的使用等可導致患兒血液粘滯度進一步增加,栓塞風險增高。病程中應當注意監測血小板及 D-二聚體。
■ 氣胸或縱隔、皮下氣腫的處理
病情嚴重時應當及時引流減壓。
■ 血液凈化治療
腺病毒肺炎合并急性腎損傷時可行持續血液凈化治療,其他指征包括:難治性液體超負荷,重度高鉀血癥(血漿鉀濃度>6.5mmol/L)或鉀水平快速升高,重度代謝性酸中毒(PH<7.1)。
治療模式可采用連續靜脈-靜脈血液濾過(CVVH)或連續靜脈-靜脈血液透析濾過(CVVHDF)等。腺病毒肺炎合并急性肝衰竭或噬血細胞綜合征時可行血漿置換治療。
■ 體外膜肺(ECMO)
重癥肺炎經機械通氣和/或其他搶救治療(一氧化氮吸入、俯臥位等)無改善,可考慮 ECMO 治療。
如心功能尚好,選用靜脈-靜脈 ECMO;如同時合并心功能不全,應當選擇靜脈-動脈ECMO。盡量在機械通氣后 10 天內實施。
■ 噬血細胞綜合征處理
以綜合治療為主,可加用激素、必要時采取血漿置換,用依托泊苷(VP16)方案化療。
■ 中醫藥治療
本診療規范結尾部分也有大量篇幅介紹了辨證使用中醫藥的內容。中藥可以作為腺病毒肺炎治療中的輔助措施之一(詳見原文)。
想看《兒童腺病毒肺炎診療規范》(2019 年版)更多詳細內容?直接戳下方“閱讀原文”!
本文首發:醫學界兒科頻道
本文作者:浙江省人民醫院兒科主任醫師 朱海嶠
責任編輯:李小榮
版權申明
- End -
標簽:環境監測





